A relação entre a terapia hormonal e coração é um dos temas mais debatidos na medicina feminina contemporânea. Durante décadas, as mulheres passaram por ondas de otimismo e períodos de intenso receio. Mas a ciência moderna finalmente nos trouxe respostas mais claras, precisas e, acima de tudo, personalizadas sobre como proteger o sistema cardiovascular durante e após o climatério.
Entender os riscos e benefícios da reposição hormonal não é apenas uma questão de aliviar fogachos ou melhorar a qualidade do sono. Trata-se de uma decisão estratégica para a sua saúde a longo prazo. Na jornada da maturidade, o “quando”, o “como” e o “quem” fazem toda a diferença para a segurança das suas artérias e a longevidade do seu coração.
Neste artigo, vamos mergulhar nas evidências científicas mais robustas e recentes sobre a terapia hormonal e coração. Vamos ajudar você a entender em que condições isso pode deixar de ser um motivo de medo para se tornar um aliado da sua saúde integral.
O impacto da menopausa no sistema cardiovascular
A menopausa não deve ser vista apenas como o fim dos ciclos menstruais; ela representa uma mudança metabólica e fisiológica profunda no corpo da mulher. A queda drástica nos níveis de estrogênio impacta diretamente a saúde das paredes arteriais, o perfil de gorduras no sangue e até a forma como o seu corpo processa o açúcar (resistência à insulina).
Estudos clínicos indicam que, durante a transição para a menopausa, o risco de doenças ateroscleróticas — o acúmulo de placas de gordura e cálcio nas artérias — tende a acelerar significativamente. Isso ocorre porque o estrogênio atua como um “escudo” natural, ajudando a manter os vasos sanguíneos flexíveis e o colesterol em níveis saudáveis. Sem ele, a vulnerabilidade vascular aumenta.
Além da questão hormonal direta, outros fatores de risco emergem ou se intensificam nesta fase:
Observamos frequentemente um aumento na pressão arterial sistólica (a “máxima”) e um deslocamento do acúmulo de gordura para a região abdominal (gordura visceral). Essa gordura entre os órgãos é metabolicamente ativa e libera substâncias inflamatórias que podem agredir o coração. É por isso que os especialistas consideram a menopausa uma “janela crítica” para a prevenção cardiovascular.
Terapia hormonal e coração: a hipótese do tempo
Um dos conceitos mais revolucionários na medicina cardiovascular feminina é a chamada “Hipótese do Tempo” ou “Janela de Oportunidade”. As pesquisas mais atuais, incluindo revisões de grandes estudos como o WHI (Women’s Health Initiative), mostram que o impacto da terapia hormonal no coração depende drasticamente do momento em que o tratamento é iniciado.
As evidências sugerem que a terapia hormonal e coração têm uma relação positiva e segura quando o tratamento começa perto do início da menopausa — geralmente em mulheres com menos de 60 anos ou que estão há menos de 10 anos da data do último período menstrual.
Nesse grupo de mulheres “recém-menopausadas”, os vasos sanguíneos tendem a estar ainda íntegros, sem grandes acúmulos de placas de aterosclerose. Nestas condições, o hormônio ajuda a preservar a elasticidade das artérias e melhora a função do endotélio (a camada interna que reveste os vasos).
Por outro lado, iniciar a terapia hormonal muitos anos após a menopausa (especialmente após os 65 anos), quando as placas de gordura já podem estar consolidadas e endurecidas, pode ser arriscado. Nessas mulheres, o hormônio pode, teoricamente, causar instabilidade nessas placas antigas, aumentando o risco de eventos como o infarto ou o AVC. Portanto, o “timing” é o senhor da razão quando falamos de segurança.
Para entender mais, você pode ler sobre a terapia de reposição hormonal na menopausa: prós e contras.
Vias de administração: por que a pele é a preferida?
Quando conversamos sobre a segurança da terapia hormonal e coração, não podemos tratar todas as formas de aplicação da mesma maneira. A via pela qual o hormônio entra no seu organismo altera completamente a forma como ele interage com o seu sistema de coagulação e com o seu fígado.
A terapia oral (comprimidos) precisa passar primeiro pelo sistema digestivo e pelo fígado antes de circular no corpo. Esse processo, chamado de “primeira passagem hepática”, pode estimular a produção de fatores de coagulação e proteínas inflamatórias (como a Proteína C-Reativa). Em algumas mulheres, isso pode aumentar levemente o risco de formação de coágulos (trombose).
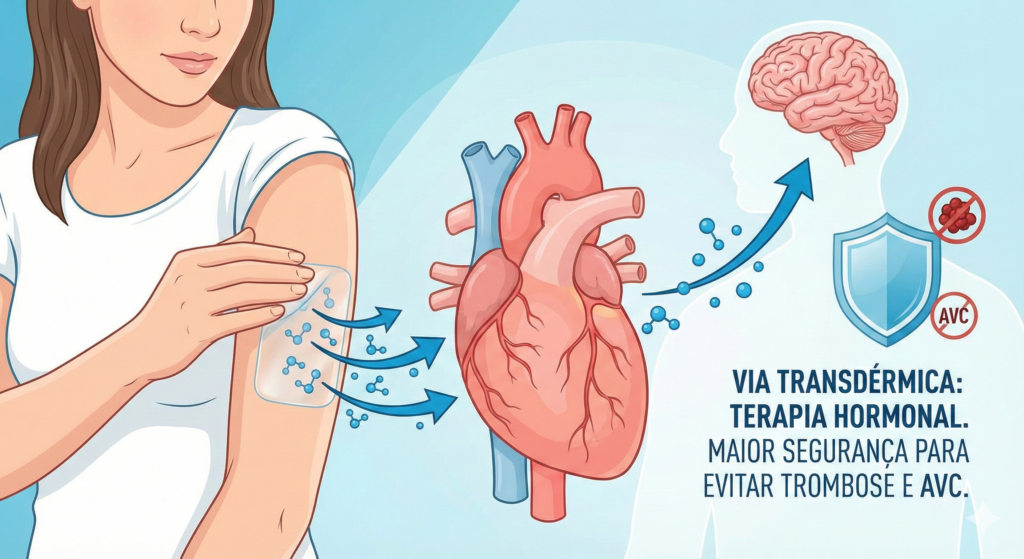
Já a terapia transdermal — que utiliza géis, sprays ou adesivos aplicados na pele — permite que o hormônio caia direto na corrente sanguínea.
Como ela “pula” a passagem inicial pelo fígado, os níveis de fatores de coagulação permanecem estáveis.
Estudos mostram que o uso de estrogênio pela pele tem um perfil de segurança cardiovascular muito superior, apresentando um risco quase nulo de eventos tromboembólicos em mulheres saudáveis.
Atualmente, as diretrizes de sociedades de cardiologia e menopausa favorecem o uso de estrogênio transdermal em baixa dose. Especialmente quando combinado com a progesterona micronizada (que é estruturalmente idêntica à que o nosso corpo produzia), garantindo um cuidado extra com o sistema circulatório.
Terapia hormonal e coração: o papel do perfil de risco individual
A decisão de iniciar a terapia hormonal e coração deve ser precedida de uma “auditoria” detalhada da sua saúde. Não existe uma recomendação única para todas; cada mulher possui um histórico genético, um estilo de vida e marcadores biológicos que devem ser pesados na balança.
Hoje, os médicos utilizam calculadoras de risco cardiovascular (como o escore ASCVD) para prever a probabilidade de problemas cardíacos nos próximos 10 anos. Mulheres classificadas como de baixo risco são as candidatas ideais. No entanto, a ciência avançou para olhar além do básico:
- Lipoproteína(a) ou Lp(a): Este é um marcador genético de colesterol que, quando elevado, aumenta muito o risco de infarto precocemente. Curiosamente, a terapia hormonal pode reduzir os níveis de Lp(a) em até 25%, mas a ciência ainda estuda se essa redução traduz-se em proteção real.
- Escore de Cálcio Coronariano (CAC): Este exame de imagem é um “divisor de águas”. Ele detecta se já existe cálcio (e, portanto, placas) nas artérias do coração. Um CAC de zero dá ao médico e à paciente uma segurança muito maior para prosseguir com a terapia hormonal.
- Histórico Reprodutivo: Fatores como ter tido pré-eclâmpsia na gravidez, diabetes gestacional ou uma menopausa muito precoce são considerados “potencializadores de risco” que devem ser discutidos na consulta.
Se você teve uma menopausa antes do tempo, é fundamental investigar esses riscos específicos, como explicamos em menopausa precoce e doenças do coração: qual a relação?.
Terapia hormonal e coração: trombose, AVC e a função das plaquetas
A preocupação com o risco de derrame (AVC) e trombose é o que mais gera hesitação. É importante entender que, embora o estrogênio tenha efeitos maravilhosos nas artérias, ele também pode influenciar a coagulação.
Alguns estudos sugerem que o estrogênio pode aumentar a concentração de fibrinogênio e ativar fatores de coagulação, deixando o sangue em um estado “hipercoagulável”. Além disso, a atividade das plaquetas (as células responsáveis pela coagulação) pode ser alterada.
Contudo, a boa notícia é que esses riscos são dose-dependentes e via-dependentes. Baixas doses e a via transdermal minimizam esse efeito indesejado. O segredo está em não usar doses maiores do que o necessário para controlar os sintomas e em realizar o acompanhamento regular para monitorar a pressão arterial e outros sinais vitais.
É essencial saber identificar os alertas que o corpo envia. Recomendamos a leitura profunda sobre trombose na menopausa: riscos, sinais e prevenção para estar sempre no controle da sua saúde.
Os benefícios vasculares: muito além do alívio de sintomas
Apesar de focarmos muito nos riscos para garantir a segurança, a terapia hormonal e coração também compartilham benefícios extraordinários quando bem indicadas.
O estrogênio é um potente vasodilatador; ele estimula a produção de óxido nítrico, que relaxa as artérias e facilita a passagem do sangue.
Pesquisas mostram que o tratamento pode melhorar significativamente a função endotelial (avaliada por exames como o FMD – Dilatação Mediada pelo Fluxo).
Em termos simples: suas artérias aprendem a “respirar” e se adaptar melhor ao fluxo sanguíneo novamente.
Além disso, o uso adequado de hormônios pode ajudar no controle do perfil lipídico, reduzindo o LDL (colesterol ruim) e ajudando a manter o HDL (colesterol bom) funcional.
Outro benefício indireto, mas crucial, é a melhora na qualidade do sono e na redução do estresse. Estes são fatores que, quando descontrolados, são péssimos para a saúde do coração.
Suporte nutricional: aliados do coração na menopausa
Enquanto a ciência discute os hormônios, não podemos esquecer que nutrientes específicos também desempenham um papel vital na proteção cardiovascular durante o climatério. A suplementação inteligente pode ser uma aliada do tratamento hormonal.
- Licopeno: Um poderoso antioxidante que ajuda a reduzir a oxidação do colesterol LDL, protegendo as paredes arteriais contra a formação de placas.
- Vitamina D: Essencial não apenas para os ossos, mas para a regulação da pressão arterial e a saúde do músculo cardíaco.
- Espirulina: Rica em compostos anti-inflamatórios que auxiliam no controle da síndrome metabólica, um conjunto de condições que aumentam o risco cardíaco na menopausa.
Muitas vezes, esses nutrientes podem ser encontrados em fórmulas completas voltadas para o equilíbrio desta fase, ajudando a criar um “terreno” biológico mais seguro e saudável para a terapia hormonal.
Terapia hormonal e coração: o que perguntar ao seu médico
A informação é a sua melhor ferramenta, mas a decisão final é sempre compartilhada. O seu médico precisa cruzar os dados da ciência com a sua realidade biológica. Quando for à consulta para discutir terapia hormonal e coração, leve um caderninho e não hesite em perguntar:
- “Doutor, baseado no meu perfil atual, qual é o meu escore de risco cardiovascular?”
- “Iniciando agora, eu ainda estou dentro da ‘janela de oportunidade’?”
- “Podemos priorizar a via transdermal para proteger minha circulação?”
- “Existe alguma contraindicação específica nos meus exames de sangue para o uso de estrogênio?”
Lembre-se: o objetivo da terapia não é prevenir doenças do coração (para isso usamos dieta, exercício e, se necessário, estatinas), mas sim tratar seus sintomas com o máximo de segurança cardiovascular possível.
Estilo de vida: o alicerce inegociável
Por fim, é impossível falar de terapia hormonal e coração sem mencionar que o hormônio não faz milagres sozinho. Ele é apenas uma peça do quebra-cabeça.
Manter uma alimentação rica em fibras, vegetais e gorduras saudáveis (como o ômega-3); praticar exercícios físicos de resistência e aeróbicos com regularidade; e manter distância do cigarro são as defesas mais poderosas que você possui. O hormônio funciona como um “ajuste fino”, mas o estilo de vida é o alicerce que constrói toda a saúde.
A menopausa é um convite para o autoconhecimento. É a hora de olhar com cuidado para o seu coração, buscando o equilíbrio entre os avanços da ciência e o respeito pelo seu ritmo natural.
Você não está sozinha nesta fase. Com a informação correta, o acolhimento adequado e o suporte médico necessário, é perfeitamente possível atravessar a menopausa com um coração vibrante, forte e cheio de energia para as próximas décadas.
Quer continuar aprendendo sobre como cuidar da sua saúde e bem-estar na maturidade? Cadastre-se gratuitamente na nossa newsletter e receba conteúdos exclusivos diretamente no seu e-mail!
Leia também:
- Saúde cardiovascular na menopausa: alerta e prevenção
- Palpitações na menopausa: normal ou sinal de alerta?
- Check-up cardiometabólico na perimenopausa: guia 40+
- Coração na menopausa: plano de 7 passos para proteger
- Colesterol alto na menopausa: causas e como baixar
Referências Científicas Consultadas:
- D’Costa Z, et al. Cardiovascular Risk Associated with Menopause and Menopause Hormone Therapy: A Review and Contemporary Approach to Risk Assessment. Current Atherosclerosis Reports. 2025;27:100.
- Gu Y, et al. The benefits and risks of menopause hormone therapy for the cardiovascular system in postmenopausal women: a systematic review and meta-analysis. BMC Women’s Health. 2024;24:60.
- Honigberg MC, et al. Lipoprotein(a), Menopausal Hormone Therapy, and Risk of Coronary Heart Disease in Postmenopausal Individuals. JAMA Cardiology. 2022;7(5):565-568.
- El Khoudary SR, et al. Menopause transition and cardiovascular disease risk: implications for timing of early prevention: a scientific statement from the American Heart Association. Circulation. 2020;142(25):e506-32.
- Nudy M, et al. Long-Term Changes to Cardiovascular Biomarkers After Hormone Therapy in the Women’s Health Initiative. Obstetrics & Gynecology. 2025;145(4):357-367.








