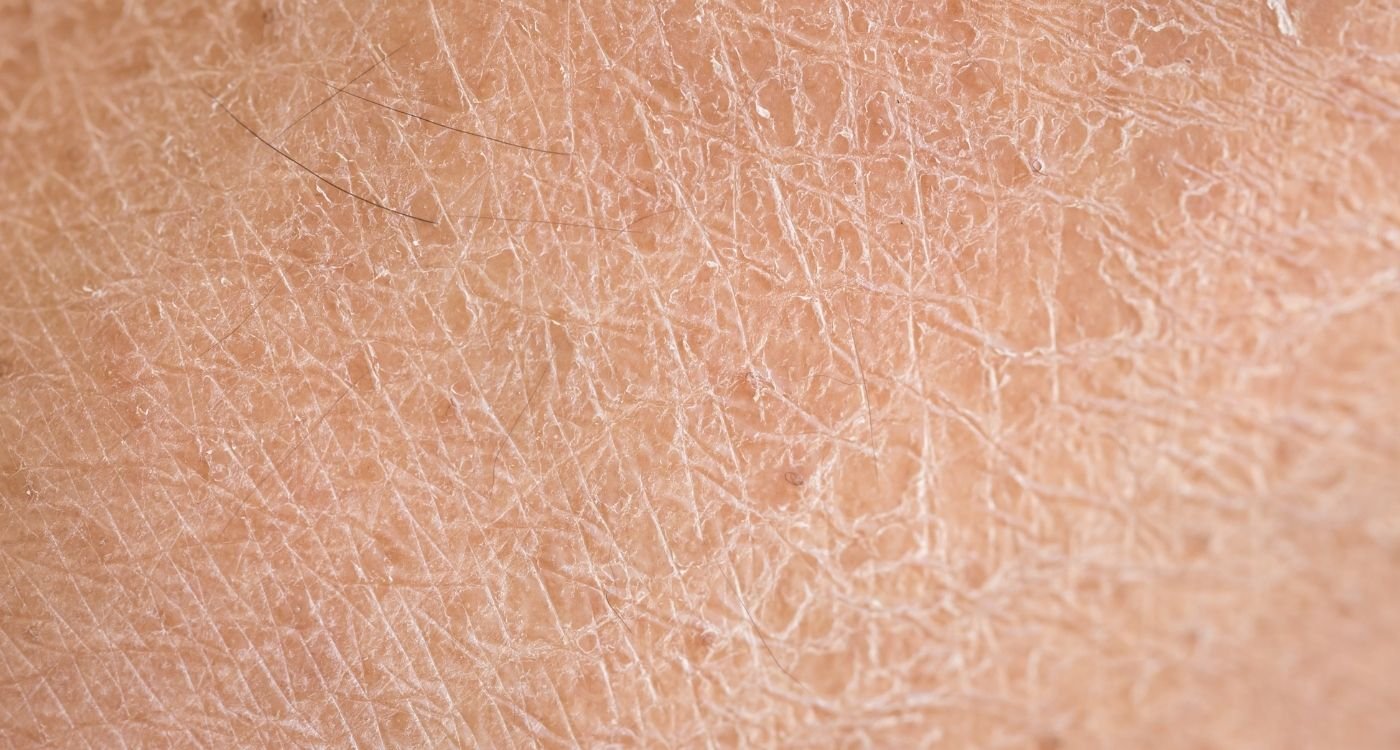
A pele ressecada na menopausa é uma queixa frequente — e totalmente compreensível. Com a queda dos hormônios, especialmente do estrogênio, a pele pode perder água com mais facilidade, ficar opaca, sensível e repuxando. A boa notícia? Há um caminho consistente e realista para recuperar o conforto e a luminosidade.
Além do aspecto estético, pele seca influencia bem-estar, autoestima e até o sono (coceira noturna, estamos olhando para você). Neste artigo, vamos explicar por que isso acontece, como ajustar hábitos e quais cuidados e tratamentos têm respaldo científico para ajudar você a se sentir bem na própria pele — literalmente.
O que muda na pele durante a menopausa?
O papel do estrogênio e a pele ressecada na menopausa
O estrogênio participa da síntese de colágeno, elastina, ácido hialurônico e lipídios, moléculas que mantêm firmeza, elasticidade e hidratação. Com sua queda, diminui a produção desses componentes e a pele perde volume e água com mais facilidade. Resultado: mais aspereza, linhas finas aparentes e sensação de repuxamento.
Barreira cutânea e pH
A camada mais externa da pele (barreira cutânea) funciona como um “manto” protetor. Quando a produção de ceramidas e outros lipídios cai, essa barreira fica mais permeável, perdendo água por evaporação. Pequenas variações de pH também podem prejudicar enzimas importantes da renovação celular, piorando o ressecamento e a sensibilidade.
Microbioma e inflamação de baixo grau
Com a idade e a oscilação hormonal, o microbioma cutâneo pode mudar. Isso, somado a uma inflamação de baixo grau (inflammaging), favorece irritações, coceira e descamação, especialmente em áreas como pernas, braços e mãos.
Sinais de alerta: quando é “pele seca” e quando é algo a mais?
Sintomas comuns
- Sensação de repuxamento após o banho
- Aspereza ao toque e descamação fina
- Prurido (coceira), principalmente à noite
- Opacidade e linhas finas mais evidentes
Quando investigar
Fique atenta se, além do ressecamento, surgirem placas avermelhadas, fissuras dolorosas, bolinhas ou secreção. Condições como eczema/dermatite atópica, dermatite de contato, psoríase, hipotireoidismo e deficiências nutricionais (ferro, zinco, vitaminas) podem imitar ou agravar a pele seca.
Procure ajuda se
- Feridas não cicatrizam, há dor ou sangramento
- Coceira intensa atrapalha o sono
- Lesões se espalham ou há sinais de infecção
- Houver uso de múltiplos medicamentos e você suspeitar de reação cutânea
Hábitos que pioram a pele ressecada na menopausa
Banho quente e sabonetes agressivos
Água muito quente remove lipídios naturais. Prefira banhos mornos e curtos, com sindets (sabões sem sabão, pH fisiológico). Deixe sabonete apenas para áreas íntimas, axilas e pés.
Ar‑condicionado, clima seco, sol
Ambientes com baixa umidade e exposição solar sem proteção ressecam a pele. Umidificador e proteção solar diária ajudam a reduzir a perda de água e a inflamação fotoinduzida.
Alimentação pobre em gorduras boas e água
Sem ômega‑3, fibras e proteínas adequadas, a pele tem menos matéria‑prima para manter sua estrutura. Lembre-se: beber água com regularidade e consumir alimentos com alto teor hídrico também fazem diferença.
Estresse e sono irregular
Cortisol elevado e noites mal dormidas desorganizam a barreira cutânea. Rotina de sono e estratégias de manejo do estresse (respiração, pausas ativas, atividade física prazerosa) favorecem a recuperação cutânea.
Rotina de cuidados diária e semanal
Limpeza gentil
Use limpadores suaves, sem sulfatos agressivos e com pH próximo ao da pele. Evite esfoliações físicas ásperas; se gostar de esfoliar, reduza a frequência e prefira fórmulas com partículas arredondadas ou esfoliantes químicos de baixa concentração.
Hidratação inteligente (regra “3 minutos” pós‑banho)
Aplique o hidratante até 3 minutos após o banho, quando a pele ainda está levemente úmida. Combine umectantes (glicerina, ácido hialurônico, ureia de baixa concentração), emolientes (óleos vegetais, esqualano) e oclusivos (manteigas e petrolatos, se você tolera) para formar um “sanduíche” de hidratação duradoura.
Ativos que ajudam
- Ceramidas e colesterol: repõem lipídios de barreira
- Glicerina e ácido hialurônico: atraem água para as camadas superficiais
- Niacinamida e pantenol: acalmam e fortalecem a barreira
- Ureia (1–10%): potente umectante; em concentrações mais altas, pode esfoliar — ajuste à tolerância
Corpo x rosto x pescoço/mãos
- Corpo: texturas cremosas ou bálsamos; reaplique em áreas críticas (canelas, cotovelos)
- Rosto: sérum + creme, ajustando conforme a estação
- Pescoço/mãos: atenção redobrada; são regiões que sinalizam ressecamento cedo e sofrem mais com o sol
Protetor solar diário
Escolha FPS 30+ com acabamento confortável para uso contínuo. Reaplique pela manhã (após skincare) e ao longo do dia conforme exposição. Há opções com texturas ricas para o inverno e fluídas para calor úmido.
Tratamentos e procedimentos para pele ressecada na menopausa
Tópicos dermocosméticos para pele ressecada na menopausa
- Retinoides de baixa concentração (retinal/retinol): estimulam renovação e colágeno; introduza de forma lenta e com hidratação de suporte
- Peptídeos e antioxidantes (vitamina C estabilizada, E, resveratrol): suporte à firmeza e defesa contra estresse oxidativo
- Loções reparadoras com ceramidas, niacinamida e pantenol: rotina base para sensibilidade
Procedimentos médicos
- Microagulhamento e lasers não ablativos: estimulam colágeno com tempo de recuperação controlado
- Bioestimuladores (ácido polilático, hidroxiapatita de cálcio): indicados caso a caso por profissional habilitado
- Hidratação injetável (skinboosters com AH): melhora textura e viço, especialmente em pele fina e desidratada
Terapia hormonal
A terapia hormonal pode impactar positivamente a qualidade da pele em cenários específicos, mas é uma decisão individualizada. Deve ser avaliada por médica(o) considerando histórico pessoal, riscos e benefícios.
Ouça também: PodKefi 21 | Estética 40+: Colágeno após os 40, Ácido Hialurônico e Pele Madura, com a biomédica Ana Pencal — um mergulho prático em cuidados para a pele madura.
Nutrição, hidratação e estilo de vida
Gorduras boas, proteínas e polifenóis
Inclua fontes de ômega‑3 (peixes gordos, linhaça, chia), proteínas magras e polifenóis (frutas vermelhas, cacau, chá‑verde). Eles fornecem substratos e antioxidantes que contribuem para a integridade cutânea.
Água e bebidas ricas em eletrólitos
Manter ingestão hídrica adequada é básico — e eficaz. Em dias quentes ou de treino, bebidas com eletrólitos podem ajudar a repor perdas sem exagero de açúcares.
Sono e manejo do estresse
Sono consistente favorece reparo cutâneo. Técnicas de respiração, meditação curta e movimento regular reduzem o cortisol e amparam a barreira da pele.
Suplementos: o que a ciência diz?
Evidências com expectativas realistas
- Colágeno hidrolisado: pode melhorar elasticidade e hidratação em alguns estudos, com efeito cumulativo após algumas semanas.
- Ácido hialurônico oral: relatos de melhora de hidratação cutânea; costuma ser coadjuvante.
- Ceramidas de trigo (glyco/glucoceramides): contribuem para redução da perda de água transepidérmica.
- Ômega‑3: modula inflamação e pode ajudar pele sensível e seca.
Fitonutrientes e antioxidantes
Vitamina C, vitamina E, polifenóis (como do chá‑verde) e carotenoides podem oferecer suporte adicional, sempre como parte de um estilo de vida equilibrado.
Nota editorial (Kefi): no ecossistema Kefi, entendemos pele e bem‑estar de forma integrada. Os suplementos para menopausa Balance (rotina diurna) e Sleepy (sono reparador) não são tratamentos dermatológicos; porém, ao auxiliarem estresse e qualidade do sono, podem indiretamente favorecer a pele — já que descanso e menor estresse ajudam a regular o cortisol e a barreira cutânea.
Ajustes por estação e por clima
Inverno/clima seco
- Texturas mais ricas, com óleos e manteigas
- Umidificador no quarto à noite
- Evitar banhos longos e muito quentes
Verão/úmido
- Fórmulas leves, em gel‑creme
- Reaplicar protetor, preferir roupas leves e respiráveis
- Água e frutas ao longo do dia
Viagens
- Mini‑kit: limpador suave, creme reparador, protetor, hidratante labial
- Em voos longos: borrifador de água termal e creme para mãos
Mitos e verdades sobre pele ressecada na menopausa
- “Óleo resolve tudo.” Nem sempre: óleo puro pode suavizar momentaneamente, mas sem umectantes e emolientes a hidratação não se sustenta.
- “Esfoliar todo dia ajuda.” Excesso irrita e rompe a barreira. Menos é mais.
- “Ureia sempre arde.” Depende da concentração e da pele; comece baixo e ajuste.
- “Protetor é só para sol forte.” Luz visível e UVA existem mesmo em dias nublados.
- “Beber muita água basta.” Essencial, mas não substitui a hidratação tópica e os lipídios de barreira.
- “Retinol não pode após os 50.” Pode, se bem introduzido e com acompanhamento.
Perguntas frequentes sobre pele ressecada na menopausa
A pele ressecada na menopausa é normal?
É comum por causa da queda hormonal, mas é possível melhorar muito com rotina adequada e, se necessário, orientação médica.
Quanto tempo leva para ver melhora com hidratantes?
Alguns dias para aliviar o desconforto e 4–8 semanas para ganhos mais estáveis de maciez e viço.
Posso usar retinol se minha pele é sensível?
Sim, com introdução lenta (1–2x/semana), doses baixas e “sanduíche” de hidratação. Suspenda se irritar.
Qual a melhor ordem de aplicação?
Limpeza → sérum (se usar) → creme hidratante → protetor solar (dia). No corpo, aplique hidratante até 3 minutos pós‑banho.
Suplementos hidratam a pele “de dentro para fora”?
Podem oferecer suporte, mas são coadjuvantes; a base é rotina tópica + hábitos saudáveis.
Quando devo procurar uma dermatologista/dermatologista?
Se houver dor, sangramento, feridas, coceira intensa, piora progressiva ou dúvida diagnóstica.
Conclusão
Cuidar da pele ressecada na menopausa é um gesto de autocuidado que reverbera no corpo inteiro. Com passos consistentes — rotina gentil, nutrição equilibrada, proteção solar e, quando fizer sentido, tratamentos médicos — sua pele pode voltar a se sentir confortável, macia e luminosa.
- Assine a newsletter do Blog da Menopausa para receber guias práticos semanais.
- Leia também: